Спонтанный пневмоторакс
Общая информация
Краткое описание
Название протокола: Спонтанный пневмоторакс
Код протокола:
Код МКБ-10:
J 93 спонтанный пневмоторакс
J 93,0 спонтанный пневмоторакс напряжения
J 93,1 другой спонтанный пневмоторакс
Дата разработки протокола: 2013 год
Категория пациентов: взрослые пациенты с пневмотораксом
Пользователи протокола: Торакальные хирурги, пульмонологи, терапевты, кардиологи, фтизиатры и онкологи стационара и амбулатории.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств [1]:
| Уровень доказательности | Описание | |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых испытаний (РКИ), или РКИ с очень низким риском ошибки. | |
| 1+ | Хорошо выполненные мета-анализы, систематическе обзоры РКИ или РКИ с низким риском ошибки. | |
| 1? | Мета-анализы, систематические обзоры РКИ или РКИ с высоким риском ошибки. | |
| 2++ | Высококачественные систематические обзоры, случай-контроль или когортные исследования, или высококачественные исследования случ й-контроль или когортные исследования с очень низким риском ошибки данных или шанса и высокой вероятностью того, что связь является причинн й. | |
| 2+ | Хорошо выполненные исследования случай-контроль или когортные исследования с низким риском смещения, ошибки данных, или шанса, и средней вероятностью того, что связь является причинной. | |
| 2? | Случай-контроль или когортные исследования с высоким риско смещения, ошибки данных или шанса и значительным риск м того, что связь является не причинной. | |
| 3 | Не аналитические исследования, такие как отчеты случаев и серии случаев. | |
| 4 | Экспертное мнение. | |
| Степень рекомендаций | ||
| A | Минимум 1 мета-анализ, систематический обзор, или РКИ классифицированное как 1++ и напрямую применимое к целевой группе населения; или систематический бзор, РКИ, или совокупность доказательств, состоящая в основном из исследований, классифицированных как 1+ напрямую применимых к целевой гру пе населения и демонстрирующих общую однородность результатов. | |
| B | Совокупность доказательств, включая исследовани , классифицированные как 2++ напрямую применимых к целевой группе населения и демонстрирующих общую однородность результатов или экстраполир ванное доказательство исследований классифицированных как 1++ или 1+. | |
| C | Совокупность доказательств, включая иссл дования, классифицированные как 2+ напрямую применимые к целевой группе населения и демонстрирующие общую однородность результатов или экстр полированное доказательство из исследований, классифицированных как 2++. | |
| D | Уровень доказательств 3 или 4 или экстрополированное доказательство из исследований, классифицированных как 2+. | |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1,4,5,11]:
— Первичный (идиопатический) пневмоторакс
— Вторичный (симптоматический) пневмоторакс
— Катамениальный (менструальный) пневмоторакс
Первичный (идиопатический) пневмоторакс сохраняется в соотношении 5:100 тысяч человек: среди мужчин 7,4:100 тысяч, среди женщин 1,2:100 тысяч населения, возникает чаще всего у лиц трудоспособного возраста от 20-40 лет.
Вторичный (симптоматический) пневмоторакс составляет: среди мужчин 6,3:100 тысяч, среди женщин 2,0:100 тысяч населения, охватывает более широкий возрастной диапазон и нередко является одним из проявлений туберкулёза лёгких.
Катамениальный (Менструальный) пневмоторакс – редкая форма пневмоторакса, встречается у женщин. В мире описано более 230 случаев катамениальный пневмоторакса.
В зависимости от вида пневмоторакса различают [10,11]:
— Открытый пневмоторакс.
— Закрытый пневмоторакс.
— Напряженный (клапанный) пневмоторакс.
При открытом пневмотораксе имеется сообщение полости плевры с просветом бронха и, следовательно, с атмосферным воздухом. На вдохе воздух входит в плевральную полость, а на выдохе выходит из нее через дефект в висцеральной плевре. При этом легкое спадается и выключается из дыхания (коллабирование легкого).
При закрытом пневмотораксе воздух, попавший в плевральную полость и вызвавший частичное и полное коллабирование легкого, в последующем теряет связь с атмосферным воздухом и не вызывает угрожающего состояния.
При клапанном пневмотораксе воздух на вдохе свободно попадает в плевральную полость, но выход его затрудняется из-за наличия клапанного механизма.
По распространенности различают: тотальный и частичный пневмоторакс.
В зависимости от наличия осложнений: не осложненный и осложненный (кровотечением, плевритом, медиастинальной эмфиземой).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные:
1. Сбор анамнеза
2. Осмотр, аускультация и перкуссия грудной клетки
3. Общий анализ крови
4. Общий анализ мочи
5. Биохимические анализы крови
6. Кровь на группу крови и резус-фактор
7. Коагулограмма крови
8. Микрореакция
9. Анализ крови на гепатиты и ВИЧ
10. Кал на яйца глистов
11. ЭКГ
12. Рентгенография в двух проекциях
Дополнительные:
1. Компьютерная томография органов грудной клетки в спиральном режиме
2. Фибробронхоскопия
3. Консультации специалистов (по показаниям)
Диагностическая тактика на амбулаторном (догоспитальном) этапе:
— При появлении внезапных (спонтанных) болей в грудной клетке и подозрении на СП показана рентгенография органов грудной клетки(в передней и боковой проекций).
— При невозможности проведения рентгенографии, необходимо направить больного в хирургический стационар.
Диагностическая тактика в условиях торакального отделения.
Для установления причины спонтанного пневмоторакса рекомендуется КТ исследование грудного сегмента и по её результатам принять решение о проведении планового оперативного лечения.
Диагностическии критерии
СП в большинстве случаев встречается в молодом возрасте и характеризуется рецидивирующим течением.
Причинами СП могут быть:
1. Эмфизема легких, чаще буллезная (71-95%) [4,9,10,11]
2. ХОБЛ
3. Муковисцидоз
4. Бронхиальная астма
5. Ревматоидный артрит
6. Анкилозирующий спондилит
7. Дерматомиозит
8. Системная склеродермия
9. Синдром Марфана
10. Синдром Элерса – Данло
11. Идиопатический легочный фиброз
12. Саркоидоз
13. Гистиоцитоз X
14. Лимфангиолейомиоматоз
15. Легочный эндометриоз
Физикальное обследование:
Основными признаками пневмоторакса при объективном исследовании больного являются:
— вынужденное положение, бледность кожных покровов, холодный потом и/или цианоз
— расширение межреберных промежутков, отставание при дыхании пораженной половины грудной клетки, набухание и пульсация шейных вен, возможна подкожная эмфизема.
— при перкуссии ослабление или отсутствие голосового дрожания на пораженной стороне, тимпанический звук (при накоплении жидкости в плевральной полости в нижних отделах определяется притупление), смещение области верхушечного толчка и границ сердечной тупости в здоровую сторону.
— ослабление дыхания при аускультации
В процессе диагностики и выборе лечебной тактики особого подхода требуют осложненные формы спонтанного пневмоторакса:
— напряженный пневмоторакс
— гемоторакс, продолжающееся внутриплевральное кровотечение
— двусторонний пневмоторакс
— пневмомедиастинум.
Лабораторные исследования: не информативны
Инструментальные исследования:
— Рентгенография органов грудной клетки в прямой и боковой проекции на выдохе (прямая обзорная, боковая проекция на стороне пневмоторакса): определяется коллабированное легкое, наличие свободного воздуха; [6]:
— ЭКГ (с целью дифференциальной диагностики с ИБС);
— КТ грудной клетки в спиральном режиме: КТ-картина пневмоторакса, буллезных изменений. [8]:
Дифференциальный диагноз
Дифференциальный диагноз:
Лечение
Цели лечения: Полное расправление лёгкого на стороне пневмоторакса.
Тактика лечения
Немедикаментозное лечение
Диета: стол №15, режим постельный при госпитализации.
Медикаментозное лечение
Антибиотикотерапия не является основным консервативным методом лечения. Основная её цель профилактическая и при осложнённых формах СП. Продолжительность терапии в послеоперационном периоде зависит от особенностей клинического течения. При осложненных случаях может быть пролонгирована по показаниям. Отсутствие симптомов лихорадки в течение 24 часов, нормальные показатели лейкоцитов в крови являются критериями для прекращения антибактериальной терапии.
Другие виды лечения
Хирургическое вмешательство
Для решения вопроса о дальнейшей тактике ведения необходим осмотр торакального хирурга.
N/B! СП с продолжающимся внутриплевральным кровотечением, напряженным пневмотораксом на фоне дренированной плевральной полости является показанием к экстренной или срочной операции. После ликвидации осложнений обязательна индукция плевры. Не рекомендуется проведение противорецидивной операции, пациентам с неосложненным течением СП в условиях неспециализированного хирургического стационара.
Лечебная тактика в условиях торакального отделения
— при поступлении больного в торакальное отделение после рентгенологического обследования при невозможности выполнить срочную КТ выполняется диагностическая торакоскопия. В зависимости от изменений плевральной полости процедура может быть окончена дренированием плевральной полости или проведением противорецидивного оперативного лечения.
— если больной со СП переведен из другого лечебного учреждения с уже дренированной плевральной полостью, необходимо оценить адекватность функции дренажа. При адекватном функционировании дренажа и выполненной диагностической торакоскопии в другом лечебном учреждении повторное дренирование не требуется, и решение о необходимости противорецидивной операции принимается на основании установленной причины СП.
— при сохраняющемся в течение 72 часов поступлении воздуха по дренажам показана так же торакоскопическая операция или видеоассистированная миниторакотомия. Обьем операции зависит от конкретной интраоперационной находки.
— при рецидиве СП необходимо провести дренирование плевральной полости, достигнув расправления легкого. Оперативное лечение провести в отсроченном или плановом порядке.
N/B! Противорецидивным лечением называется оперативное вмешательство в грудной полости с целью выявления и устранения причины пневмоторакса, а также индукции плевры тем или иным способом для предотвращения рецидивов пневмоторакса.
После любого способа лечения спонтанного пневмоторакса консервативного или хирургического возможны рецидивы.
N/В! В случае если больной отказывается от госпитализации, то пациент и его родственники должны быть предупреждены о возможных последствиях. Ситуация должна быть зафиксирована документально соответствующей записью в медицинской карте и истории болезни.
Предпочтительно выполнение противорецидивной операции малотравматичным способом с использованием видеоторакоскопической техники или видеоассистированной техники (VATS). (уровень С). При ожидаемых технических трудностях при торакоскопии, возможна операция из торакотомного или стернотомного доступа. [12].
Больным, нуждающимся в противорецидивном лечении, но имеющим противопоказания к оперативному лечению, возможна индукция плевры, плевродез с использованием химических склерозантов, введенных в дренаж или через троакар.
N/B! Объем и способ оперативного лечения определяется выраженностью и характером изменений в легком и плевральной полости, наличием осложнений, возрастом и функциональным состоянием больного. Оперативная тактика может измениться интраоперационно.
Профилактические мероприятия: специальной профилактики СП нет.
Дальнейшее ведение
В послеоперационном периоде плевральная полость дренируется одним или несколькими дренажами в зависимости от вида и объема оперативного вмешательства. Дренажи диаметром не менее 12 Fr. В раннем послеоперационном периоде показана активная аспирация воздуха из плевральной полости с разряжением 20-40 см. вод. ст. (уровень D).
Для контроля расправления легкого выполняется рентгенологическое исследование в динамике. Количество определяется торакальным хирургом по показаниям персонально к каждому пациенту.
Критериями возможности удаления плеврального дренажа являются: полное расправление легкого по данным рентгенологического исследования, отсутствие поступления воздуха по дренажу в течение 24 часов и отделяемое по плевральному дренажу менее 150 мл/сут.
До удаления плевральных дренажей больным показано назначение профилактической антибактериальной терапии.
Выписка при не осложненном течении послеоперационного периода возможна после удаления плеврального дренажа, при обязательном рентгенологическом контроле перед выпиской.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— полное расправление легкого, определяемое рентгенологически;
— прекращение поступления воздуха по плевральному дренажу в течение 24 часов.
Несмотря на обязательное выполнение всех пунктов протокола, должен быть персонифицированный и индивидуальный подход к каждому пациенту исходя из реальной клинической ситуации.
Дренирование плевральной полости: методика и техника
Дренирование плевральной полости (плевральный дренаж)
Дренирование плевральной полости или операция торакоцентеза — врачебная манипуляция, которая проводится путем прокола стенки грудной клетки и удаления воздуха или патологического содержимого из плевральной полости. Применяется этот способ лечения при осложненном течении заболеваний легких и плевры.
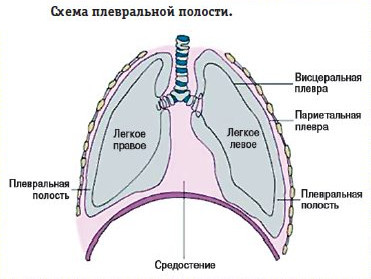
Плевральные полости — щелевидные прострaнcтва, ограниченные листками париетальной (пристеночной) и висцеральной (органной) плеврой. В основе торакоцентеза лежит пункция плевральной полости, которая имеет не только лечебный, но и диагностический смысл. Во время процедуры аспирируется (отсасывается) скопившиеся воздух, экссудат, кровь.
Показания к плевральному дренированию
Прокол грудной стенки с последующим отсасыванием содержимого плевральной полости — инвазивная манипуляция, которая сопряжена с вероятным развитием осложнений, поэтому ее проведение должно быть строго обоснованным. Показаниями к плевральному дренированию являются следующие патологические состояния:
Самой частой причиной необходимости торакоцентеза является пневмоторакс. В клинической практике выделяют спонтанный (первичный, вторичный), травматический (проникающая или тупая травма грудной клетки), ятрогенный (при проведении медицинских диагностических или лечебных манипуляций). Напряженный пневмоторакс развивается при большом объеме воздуха в полости и является абсолютным показанием к плевральной пункции с последующим дренированием.
Необходимое оборудование
Установка плеврального дренажа проводится в условии процедурного кабинета хирургического стационара, отделении реанимации и интенсивной терапии. Если больной нетрaнcпортабельный, то манипуляция проводится там, где он находится. Необходимое оборудование для торакоцентеза:
Манипуляцию могут проводить анестезиологи-реаниматологи, хирурги и неонатологи. Необходимые инструменты помещаются в стерильный лоток или на операционный столик. Дополнительно могут понадобиться пробирки, куда помещается аспират из полости для анализа.
На заметку: при клапанном пневмотораксе дренирование проводят в тех условиях и теми инструментами, которые имеются на момент диагностики. Счет идет на минуты, поэтому требованиями к стерильности и оборудованию можно пренебречь. Простейший вариант: прокалывание грудной клетки ножом с установкой в разрез подходящей распорки. После этого больного экстренно доставляют в хирургический стационар.
Техника проведения
Первоначально определяют место пункции (прокола) на основании ручных методов исследования (перкуссия, аускультация), рентгенографии и УЗИ. Далее определяют положение (сидя, лежа) пациента в зависимости от его состояния. Техника выполнения торакоцентеза складывается из следующих этапов:
Для удаления жидкости из плевральной полости прокол делают в 7-9-м межреберном промежутке по лопаточной или подмышечной (задней) линии. Пункцию делают строго по верхнему реберному краю, чтобы не травмировать сосудисто-нервный пучок.
Дренирование плевральной полости по Бюлау
При большом скоплении воздуха или гноя в полости плевры одним из вариантов удаления содержимого является пассивная аспирация по Бюлау. Этот метод основан на принципе сообщающихся сосудов. Жидкость или воздух по дренажу пассивно отходит в емкость, расположенную ниже плоскости легкого. Клапан на конце трубки препятствует обратному току веществ.
Для эвакуации воздуха торакоцентез проводится во втором межреберье по передне-подмышечной или среднеключичной линии (справа), а для удаления экссудата — в нижней части грудной клетки. При необходимости дренажная трубка удлиняется через переходник. На наружном ее конце устанавливается клапан из резиновой стерильной перчатки. Могут использоваться два варианта клапана: простой разрез кончика «пальца» и с распоркой. Этот конец трубки опускается в емкость с раствором антисептика.
Данная методика чаще применяется при лечении пневмоторакса, если нет активной электрической системы вакуум-аспирации, в которой регулируется давление и, соответственно, скорость эвакуации содержимого плевральной полости. При обильном и густом экссудате дренажная система быстро забивается гноем и приходит в негодность.
Дренаж при пневмотораксе показан при большом скоплении воздуха в полости (более ¼ объема), смещении средостения. Если пациент расположен лежа, то пункцию проводят в 5-6-м межреберье. Положение больного на здоровом боку, противоположная рука запрокинута за голову. Торакоцентез выполняется по средней подмышечной линии. При сидящем положении прокол осуществляется в верхней части грудной клетки.
В асептических условиях под местной анестезией проводят торакоцентез и вводят дренажную трубку в плевральную полость. Внешний ее конец подключается к активной или пассивной системе аспирации. Появление пузырьков в жидкости аспиратора говорит о поступлении по дренажу воздуха. При активном удалении воздуха давление устанавливается 5-10 мм вод. ст. Это позволит быстро расправится поджатому легкому.
Возможные осложнения после дренирования
Развитие осложнений зависит от опыта специалиста по проведению данной процедуры, правильности определения области патологического очага (при экссудате, абсцессе), анатомических особенностей и возраста больного, наличии сопутствующей патологии. Среди возможных осложнений дренирования встречаются:
Причинами неудачного дренирования может быть неправильное расположение пункционной иглы или троакара выше уровня жидкости, попадание в ткань легкого, фибриновый сгусток, проникновение в брюшную полость.
Удаление плеврального дренажа
Удаляют плевральный дренаж после того, как получены данные о разрешении патологического процесса. За сутки до его извлечения дренаж пережимают и проводят мониторинг состояния пациента. При отсутствии патологических изменений дренаж удаляется.
Первым этапом удаляется фиксирующая повязка и крепеж дренажной трубки, которая осторожным движением извлекается из плевральной полости. У взрослых пациентов это движение осуществляется при задержке дыхания (легкие расправлены). Место прокола обpaбатывается антисептиком и зашивается, возможно наложение стягивающих стрипсов. Сверху накладывается стерильная повязка.
Дренирование плевральной полости. Показания, техника;
Вопрос №4
Дренированием называется оперативное вмешательство, обеспечивающее опок воздуха, крови или гноя из плевральной полости наружу. Различают откpытoe и закрытое дренирование. Первое предполагает отведение — содержимого плевральной полости наружу с помощью системы герметичных резиновых или силиконовых трубок, введенных через троакар. Эвакуация экссудата может быть активной (с помощью аппарата Боброва, водяного oтcocа или электроoтcocа) или пассивной (дренаж по Бюлау). Открытое дренирование осуществляется марлевыми тампонами после вскрытия плевральной полости. Показания:острая и хроническая эмпиема плевры, в т. ч. как осложнение абсцесса легкого с образованием бронхоплевральных свищей; эмпиема плевры вследствие несостоятельности шва культи бронха; пневмоторакс, не поддающийся лечению пункционным методом; контроль за интенсивностью кровотечения в плевральную полость (пассивный дренаж); послеоперационный период после вмешательства на органах грудной полости. Закрытое дренирование плевральной полости осуществляется обычно под местной анестезией 0,5% раствором новокаина. Скальпелем надсекается кожа и в плевральную полость вводится троакар. Стилет последнего извлекается и через канюлю в плевральную полость погружается перфорированная резиновая или пластмассовая трубка, которая фиксируется к коже 1-2 швами. В зависимости от избранного метода дренирования трубка присоединяется через банку Боброва к вакуум-аспиратору или опускается в сосуд с раствором антисептика. Для предупреждения аспирации воздуха и жидкости из банки при последнем методе дренирования на конец трубки одевается клапан, изготовленный из рассеченного на верхушке пальчика резиновой перчатки (дренаж по Бюлау). Уровень дренирования плевральной полости определяется содержимым плевральной полости. При пневмотораксе дренаж вводится через 2 межреберье по среднеключичной линии. Если у больного выявлен гемо- или пиоторакс, дренаж вводится в 7-8 межреберье по лопаточной или задней подмышечной линиям. При наличии ограниченных полостей точка дренирования намечается при рентгеноскопии. Для проточного дренирования эпмиемы плевры вводится два дренажа во 2 и 7 межреберье. Открытое дренирование плевральной полости в настоящее время осуществляется редко (хроническая ограниченная эмпиема плевры). Под общим или местным обезболиванием рассекаются мягкие ткани грудной стенки, поднадкостнично резецируется одно или несколько ребер, санируется полость гнойника и вводятся марлевые тампоны.
Дренирование плевральной полости (плевральный дренаж): набор, техника, устройство, показания, методы
Дренирование плевральной полости (плевральный дренаж).
Показания для дренирования плевральной полости (плевральный дренаж)
К показаниям относятся:
Инструментарий для дренирования плевральной полости (плевральный дренаж)
Для установки торакального дренажа необходим специальный лоток с полным набором инструментов и материалов:
Дренажную систему следует всегда помещать на уровне грудной клетки, чтобы жидкость не перетекала на пациента.
Подготовка для дренирования плевральной полости (плевральный дренаж)
Процедypa дренирования плевральной полости (плевральный дренаж)
Дальнейшие мероприятия после установки плеврального дренажа
Методика выполнения
Вмешательство выполняют под местной инфильтрационной анестезией. Точку для доступа выбирают по верхнему краю ребра в месте максимального скопления жидкости. Иглу проводят строго по боковой поверхности датчика, который устанавливают в межреберье.
Направление иглы должно быть от периферии к позвоночнику, т.е. из нижнелатеральной точки плевральной полости немного вверх и медиально. Если жидкости немного, то траектория иглы проходит четко между нижним краем легкого и куполом диафрагмы. Оба органа хорошо визуализируются на экране монитора. Расположение иглы параллельно нижней поверхности легкого существенно уменьшает риск повреждения его паренхимы и развития пневмоторакса.
При небольшом объеме выпота для его эвакуации достаточно использования иглы Chiba 18 G. По мере эвакуации жидкости кончик иглы нужно направить книзу, чтобы не травмировать расправляющееся легкое.
Чтобы максимально уменьшить попадание воздуха в плевральную полость, на кончике иглы целесообразно установить одноходовой краник, который нужно закрывать в момент отсоединения шприца.
При большом объеме жидкости в плевральной полости можно использовать стандартные наборы Pleurocan или комплексы стилет-катетер диаметром от 8 до 14 Fr.
Первую порцию жидкости необходимо отправить на бактериологическое и биохимическое исследования, последнюю порцию — на цитологическое исследование. После полной эвакуации жидкости рекомендуется ввести в плевральную полость 10—20 мл раствора антисептика.
У реанимационных и лежачих больных лучше приподнять ту сторону грудной клетки, которую предстоит пунктировать, на небольшой валик вдоль позвоночника. Это улучшит визуализацию плевральной полости. Направление иглы также должно быть к позвоночнику параллельно диафрагме и нижнему краю легкого.
При отграниченном плеврите точка для пункции или дренирования выбирается в соответствии с расположением основного скопления.
При эмпиеме плевры обязательным является дренирование одним или двумя дренажами, диаметр которых должен составлять 12—14 Fr.
Таким образом, доступ в плевральную полость под ультразвуковым контролем практически исключает риск повреждения ткани легкого и обеспечивает постоянный контроль за полнотой удаления жидкости.
Дренирование плевральной полости: методика и техника
а) Показания для дренирования плевральной полости:
— Абсолютные показания: любой гемо-/пневмоторакс. Плевральный дренаж также рассматривается как профилактическое мероприятие у интубированных пациентов с травмой грудной клетки.
— Относительные показания: небольшой или полосовидный пневмоторакс около 1 см шириной при амбулаторном наблюдении, рецидивирующий плевральный выпот.
б) Предоперационная подготовка. Предоперационные исследования: рентгенография органов грудной клетки, ультразвуковое исследование, редко — компьютерная томография.
в) Специфические риски, информированное согласие пациента:
— Повреждение легкого
— Повреждение межреберных сосудисто-нервных пучков
— Повреждение внутрибрюшных органов
— Торакотомия
г) Обезболивание. Местное обезболивание.
д) Положение пациента. Лежа на спине, рука над головой.
е) Точки для дренирования плевральной полости:
— Экстренный: пятое межреберье по передней подмышечной линии.
— Простой пневмоторакс: второе межреберье по среднеключичной линии.
— Возможно введение дренажа под ультразвуковым наведением.
Рентгенограмма при гемотораксе
ж) Этапы дренирования плевральной полости:
— Доступ
— Вскрытие плевральной полости
— Введение дренажа
— Водяной замок
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Всегда вводите дренаж непосредственно над верхним краем ребра.
— Выполняйте введение под пальцевым контролем («миниторакотомия»).
— В случаях неадекватного расправления легкого вводите более одного дренажа и присоедините их к аспирационной системе при разряжении 15-25 см водн. ст.
— Плевральный дренаж, постоянно отводящий воздух, нельзя пережимать из-за риска ятрогенного напряженного пневмоторакса.
— После первого рецидива (не позднее) спонтанного пневмоторакса необходимо выполнение торакоскопической ревизии.
и) Меры при специфических осложнениях. При упopном пневмотораксе — торакоскопия или торакотомия.
к) Послеоперационный уход после дренирования плевральной полости. Медицинский уход: удаляйте дренаж после пробного пережатия и контрольной рентгенографии.
л) Техника дренирования плевральной полости:
— Доступ
— Вскрытие плевральной полости
— Введение дренажа
— Водяной замок
1. Доступ. При пневмотораксе плевральный дренаж может быть введен вентрально через второе межреберье, а при рецидивирующем плевральном выпоте или эмпиеме плевры — через пятое-седьмое межреберье по передней или средней подмышечной линии. После инфильтрации 10-20 мл 1% местного анестетика сделайте короткий горизонтальный разрез кожи, немного каудальнее планируемого места пункции.
3. Введение дренажа. После вскрытия плевры ножницами, через тот же пункционный канал вводится плевральный дренаж, снабженный троакаром.
По троакару, который проводится только через грудную стенку, дренаж продвигается дальше в плевральную полость, после чего троакар извлекается. При введении дренажа в дорзальном направлении его конец не должен перегибаться. Для профилактики кровотечения дренаж вводится непосредственно над ребром, не затрагивая межреберных сосудисто-нервных пучков.
Стальной троакар продвигается осторожно, чтобы предотвратить перфорацию легкого с последующим образованием свища. Выделение жидкости по дренажу указывает на его правильное положение.
4. Водяной замок. Следующий важный шаг — немедленное присоединение дренажа к системе с водяным замком, к которой может быть подключена аспирационная система с разряжением 15-20 см водн. ст. Плевральный дренаж надежно подшивается к коже одним или двумя прочными нерассасывающимися швами, которые в то же время закрывают кожную рану.
Дренирование плевральной полости.
Для ликвидации пневмоторакса во 2 межреберье по среднеключичной линии в плевральную полость вводится через троакар эластичная трубка диаметром 0,5 – 1 см. (плевральный дренаж по Петрову ). Дистальный конец дренажной трубки погружается в раствор антисептика или производится активная аспирация при разрежении 30—40 мм. рт. ст. Критерием правильной установки дренажа является отхождение пузырьков воздуха по трубке.
Боковых отверстий на трубке должно быть не очень много – 1-2. Если врачу трудно установить глубину введения дренажа, необходимо поставить метку на дренажной трубке.
2) неадекватное фиксирование дренажной трубки. Дренаж полностью выходит из плевральной полости или выпадает частично. При последней ситуации боковые отверстия оказываются в подкожной клетчатке с развитием подкожной эмфиземы. Если боковое отверстие оказывается над кожей происходит подсасывание атмосферного воздуха в плевральную полость. с возникновением коллапса лёгкого. Дренажную трубку необходимо фиксировать к коже грудной стенки двумя шёлковыми нитями у каждого края раны.
При слишком сильном затягивании лигатуры на дренажной трубке происходит её сдавление вплоть до полного пережатия просвета. Необходимо срезать лигатуру и вновь фиксировать дренажную трубку. При открытом пневмотораксе перед установкой плеврального дренажа необходимо герметизировать грудную стенку.
На следующий день после установки дренажа производится контрольная рентгено-
При некупирующемся консервативно напряжённом пневмотораксе показана торакотомия.
Дренирование плевральной полости при гемотораксе.
Основная цель: своевременное и адекватное удаление крови из плевральной полости и расправление лёгкого. Для этого устанавливают плевральный дренаж по Бюлау.
Кровь из плевральной полости необходимо собрать для реинфузии.
Ошибки при установке плеврального дренажа по Бюлау:
1) использование для дренажа трубку диаметром менее 8мм. Тонкая дренажная трубка забивается сгустками крови и не функционирует;
4) ошибки при фиксации дренажной трубки к коже.( подробно описано в разделе пневмоторакс).
Дренирование плевральной полости показано толко при среднем и большом гемотораксе. При малом гемотораксе производится плевральная пункция.
После установки плеврального дренажа по Бюлау необходимо динамическое наблюдение.
Наличие пневмоторакса и среднего гемоторакса является показанием к двойному дренированию плевральной полости ( во 2 и 7 межреберьях).
Удаление дренажа из плевральной полости.Марлевую подушечку размером 1010 см или салфетку, сложенную в несколько слоев, с одной стороны обильно смачиваютвазелиновоймазью или гелем (А). Удаляют повязку, снимают швы. Одной рукой плотно прижимают подушечку к месту выхода дренажа, другой рукой захватывают дренаж (Б). Во время выполнения больным пробы Вальсальвы быстро, но без рывков, удаляют дренажную трубку, не прекращая давления на подушечку. По окончании процедуры подушечку фиксируют лейкопластырем (В). Если дренажная трубка находилась в плевральной полости более 48 ч, возможно проникновение воздуха через раневой канал. В этом случае увеличивают количествовазелиновоймази и поверх подушечки накладывают герметичную повязку (из непористого материала). Повязку не снимают до заживления раневого канала. Нельзя пережимать и удалять дренажи, по которым еще недавно поступал воздух. Это может привести к образованию напряженного пневмоторакса, угрожающего жизни. Если по дренажу поступает большое количество крови, нужно пережать дренажную трубку, а больного перевести в операционную
Трехбаночная дренажная система.(Верхний рисунок) БутыльАчерез трубкуаподсоединяют к централизованной разводке вакуума, по трубкебв эту бутыль свободно поступает воздух. Величина отрицательного давления в бутылиАрегулируется длиной подводной части трубкиб(в данном случае 20 см). Таким образом, бутыльАслужит для регулировки отрицательного давления, которое по трубкевпередается на бутыльБи по трубкег— на бутыльВ.БутыльБслужит водяным затвором. Воздух может поступить в нее из бутылиВпо трубкег,только преодолев сопротивление двухсантиметрового столба жидкости. БутыльВпредназначена для сбора жидкости, отсасываемой из плевральной полости. Отрицательное давление, под действием которого в бутыльВпо трубкедпоступает жидкость из плевральной полости, в данном случае составляет 18 см вод. ст. Такого давления обычно достаточно, чтобы обеспечить эффективное дренирование. Трехбаночная система позволяет поддерживать отрицательное давление в плевральной полости на постоянном уровне независимо от количества отделяемого по дренажу. Если по дренажу из плевральной полости отделяется воздух, в бутылиБпоявляются пузыри. (Нижний рисунок) Принцип трехбаночной дренажной системы положен в основу многих имеющихся в продаже аспираторов (например, Плеврэвак, Торадрейн). В этих приборах все три «бутыли» объединены в один блок, секции которого, обозначенные буквамиА,БиВ,соответствуют бутылямА,БиВна верхнем рисунке